1 ພື້ນຖານການລະບາດຂອງພະຍາດໄຂ້ເລືອດອອກ: ສິ່ງທ້າທາຍດ້ານສາທາລະນະສຸກທົ່ວໂລກທີ່ເພີ່ມຂຶ້ນ
ໄຂ້ເລືອດອອກ ເປັນພະຍາດໄວຣັດຊະນິດໜຶ່ງທີ່ມີຍຸງເປັນພາຫະ ທີ່ເກີດຈາກເຊື້ອໄວຣັດໄຂ້ເລືອດອອກ (DENV), ເຊິ່ງໄດ້ກາຍເປັນພະຍາດໄຂ້ເລືອດອອກທີ່ແຜ່ລາມໄວທີ່ສຸດໃນທົ່ວໂລກ, ເຊິ່ງເປັນໄພຂົ່ມຂູ່ຕໍ່ຄວາມໝັ້ນຄົງດ້ານສາທາລະນະສຸກ. ໃນໄລຍະສອງທົດສະວັດທີ່ຜ່ານມາ, ອັດຕາການເກີດຂອງໄຂ້ເລືອດອອກທົ່ວໂລກໄດ້ເພີ່ມຂຶ້ນຢ່າງຫຼວງຫຼາຍ, ໂດຍມີຈຳນວນກໍລະນີທີ່ລາຍງານເພີ່ມຂຶ້ນສອງເທົ່າຕໍ່ປີນັບຕັ້ງແຕ່ປີ 2021 [1]. ໃນເດືອນທັນວາ 2023, ອົງການອະນາໄມໂລກ (WHO) ໄດ້ປະກາດພາວະສຸກເສີນໄຂ້ເລືອດອອກທົ່ວໂລກເພື່ອເສີມສ້າງຄວາມພະຍາຍາມຕອບສະໜອງສາກົນທີ່ປະສານງານກັນ. ການຄາດຄະເນດ້ານລະບາດວິທະຍາຈາກ WHO ຊີ້ໃຫ້ເຫັນວ່າມີປະມານ 3.9 ຕື້ຄົນທົ່ວໂລກມີຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອໄຂ້ເລືອດອອກ, ໂດຍມີການຄາດຄະເນວ່າມີການຕິດເຊື້ອ 390 ລ້ານຄົນຕໍ່ປີ - ໃນນັ້ນ 96 ລ້ານຄົນເປັນກໍລະນີທີ່ເຫັນໄດ້ຊັດເຈນທາງຄລີນິກ [1,2].
2 ຈຸດເດັ່ນດ້ານລະບາດວິທະຍາ
ລັກສະນະທາງລະບາດວິທະຍາຂອງໄຂ້ເລືອດອອກແມ່ນຂຶ້ນກັບການພົວພັນກັນຂອງປັດໄຈທາງໄວຣັດວິທະຍາ, ນິເວດວິທະຍາຂອງພາຫະນຳເຊື້ອ, ການຕອບສະໜອງຂອງພູມຕ້ານທານຂອງເຈົ້າພາບ, ແລະ ສະພາບສັງຄົມ-ສິ່ງແວດລ້ອມ. ຄວາມເຂົ້າໃຈຢ່າງຄົບຖ້ວນກ່ຽວກັບລັກສະນະເຫຼົ່ານີ້ແມ່ນສິ່ງຈຳເປັນສຳລັບການພັດທະນາຍຸດທະສາດການປ້ອງກັນ ແລະ ຄວບຄຸມທີ່ມີປະສິດທິພາບ ເຊັ່ນດຽວກັນກັບວິທີການວິນິດໄສທີ່ຖືກຕ້ອງ.
2.1 ເວັກເຕີການສົ່ງຕໍ່ ແລະ ຮູບແບບການສົ່ງຕໍ່ໃນຕົວເມືອງ
ເຊື້ອໄວຣັສ Dengue ສ່ວນໃຫຍ່ແມ່ນຕິດຕໍ່ຜ່ານແມງກະເບື້ອ Aedes aegypti ແລະ ແມງກະເບື້ອ albopictusຍຸງ. ໃນບັນດາຊະນິດພາຫະນຳເຊື້ອເຫຼົ່ານີ້, Aedes aegypti ຖືກຮັບຮູ້ວ່າເປັນພາຫະນຳເຊື້ອທີ່ສຳຄັນທີ່ສຸດ, ມີລັກສະນະໂດຍ "ຄວາມສາມາດໃນການປັບຕົວຂອງມະນຸດ" ສູງ ແລະ ການແຜ່ກະຈາຍຢ່າງກວ້າງຂວາງໃນສະພາບແວດລ້ອມຕົວເມືອງເຂດຮ້ອນ ແລະ ເຂດຮ້ອນຊຸ່ມ. ບໍ່ເຫມືອນກັບຍຸງພາຫະນຳເຊື້ອພະຍາດຊະນິດອື່ນໆຈາກຕົ້ນໄມ້, Aedes aegypti ສະແດງລັກສະນະທາງລະບາດວິທະຍາທີ່ສຳຄັນດັ່ງຕໍ່ໄປນີ້:
- ມັກການປັບປຸງພັນໃນສະພາບແວດລ້ອມທີ່ມະນຸດສ້າງຂຶ້ນ (ເຊັ່ນ: ຖັງເກັບນ້ຳ, ຢາງລົດທີ່ໃຊ້ແລ້ວ)
- ເປັນແຫຼ່ງສານອາຫານທີ່ແຂງແຮງສຳລັບເລືອດຂອງມະນຸດ
- ພຶດຕິກຳການກິນອາຫານໃນເວລາກາງເວັນ
ລັກສະນະເຫຼົ່ານີ້ກຳນົດວ່າໄຂ້ເລືອດອອກເປັນເລື່ອງປົກກະຕິ"ພະຍາດຕິດຕໍ່ໃນຕົວເມືອງ"ມີປະສິດທິພາບການສົ່ງຕໍ່ທີ່ເພີ່ມຂຶ້ນຢ່າງຫຼວງຫຼາຍໃນເຂດທີ່ມີປະຊາກອນໜາແໜ້ນ. ການສຶກສາທີ່ກ່ຽວຂ້ອງກັບ WHO ໄດ້ສະແດງໃຫ້ເຫັນວ່າໃນເຂດຕົວເມືອງທີ່ມີຄວາມໜາແໜ້ນສູງ, ການເພີ່ມຂຶ້ນຂອງຄວາມຖີ່ຂອງການຕິດຕໍ່ລະຫວ່າງຍຸງກັບມະນຸດສາມາດຍົກລະດັບຈຳນວນການສືບພັນຂັ້ນພື້ນຖານ (R₀) ຂອງ DENV ໄດ້ຢ່າງຫຼວງຫຼາຍ, ດັ່ງນັ້ນຈຶ່ງເລັ່ງການແຜ່ລະບາດຂອງພະຍາດລະບາດ [2].
2.2 ແນວໂນ້ມການແຜ່ກະຈາຍທົ່ວໂລກ ແລະ ປັດໄຈຂັບເຄື່ອນ
ອີງຕາມບົດລາຍງານຂອງ WHO, ຈຳນວນກໍລະນີໄຂ້ເລືອດອອກທົ່ວໂລກທີ່ໄດ້ລາຍງານໄດ້ເພີ່ມຂຶ້ນຢ່າງຫຼວງຫຼາຍໃນໄລຍະສອງທົດສະວັດທີ່ຜ່ານມາ [1,3]. ແນວໂນ້ມທີ່ເພີ່ມຂຶ້ນນີ້ແມ່ນເກີດຈາກປັດໄຈທີ່ເຊື່ອມໂຍງກັນດັ່ງຕໍ່ໄປນີ້:
(1) ການປ່ຽນແປງສະພາບອາກາດ: ອຸນຫະພູມໂລກທີ່ເພີ່ມຂຶ້ນບໍ່ພຽງແຕ່ຂະຫຍາຍຂອບເຂດພູມສາດຂອງທີ່ຢູ່ອາໄສທີ່ເໝາະສົມສຳລັບພາຫະນຳເຊື້ອຍຸງເທົ່ານັ້ນ ແຕ່ຍັງເຮັດໃຫ້ໄລຍະເວລາຟັກຕົວຂອງເຊື້ອ DENV ພາຍໃນແມ່ທ້ອງຍຸງສັ້ນລົງ, ເຊິ່ງຊ່ວຍເພີ່ມປະສິດທິພາບການແຜ່ເຊື້ອ. ການປ່ຽນແປງຂອງຄວາມໜາແໜ້ນຂອງຍຸງທີ່ເກີດຈາກສະພາບອາກາດໄດ້ຮັບການຢືນຢັນໂດຍ WHO ວ່າເປັນຕົວຄາດຄະເນທີ່ໜ້າເຊື່ອຖືຂອງການເຄື່ອນໄຫວທາງພື້ນທີ່ ແລະ ເວລາຂອງການລະບາດຂອງໄຂ້ເລືອດອອກ.
(2) ການຂະຫຍາຍຕົວຂອງຕົວເມືອງ: ການຂະຫຍາຍຕົວຂອງຕົວເມືອງຢ່າງໄວວາ ແລະ ບໍ່ໄດ້ວາງແຜນໄວ້ ໄດ້ສ້າງບ່ອນຢູ່ອາໄສການເພາະພັນຂອງຍຸງຢ່າງຫຼວງຫຼາຍ, ໃນຂະນະທີ່ຄວາມໜາແໜ້ນຂອງປະຊາກອນທີ່ເພີ່ມຂຶ້ນໄດ້ເສີມສ້າງຄວາມຕໍ່ເນື່ອງຂອງລະບົບຕ່ອງໂສ້ການສົ່ງຕໍ່ DENV.
(3) ການເຄື່ອນຍ້າຍຂອງປະຊາກອນໂລກ: ການເດີນທາງ ແລະ ການຄ້າລະຫວ່າງປະເທດໄດ້ອຳນວຍຄວາມສະດວກໃຫ້ແກ່ການແຜ່ລະບາດຂອງພະຍາດໄຂ້ເລືອດອອກຂ້າມຊາຍແດນຢ່າງໄວວາ, ເຊິ່ງສົ່ງເສີມການຫັນປ່ຽນຈາກກໍລະນີນຳເຂົ້າໄປສູ່ການແຜ່ລະບາດພາຍໃນປະເທດຢ່າງຕໍ່ເນື່ອງ. ຂໍ້ມູນການເຝົ້າລະວັງຂອງ WHO ສະແດງໃຫ້ເຫັນວ່າລະຫວ່າງປີ 2010 ແລະ 2021, ສະຫະລັດອາເມລິກາລາຍງານກໍລະນີໄຂ້ເລືອດອອກທີ່ກ່ຽວຂ້ອງກັບການເດີນທາງ 7,528 ກໍລະນີ, ໃນນັ້ນ 3,135 ກໍລະນີຕ້ອງນອນໂຮງໝໍ ແລະ 19 ກໍລະນີເຮັດໃຫ້ມີຜູ້ເສຍຊີວິດ.
(4) ການຂະຫຍາຍຕົວຂອງການແຈກຢາຍຂອງພາຫະນຳເຊື້ອ: ໃນທົ່ວໂລກ, ຂອບເຂດທາງພູມສາດຂອງຍຸງ Aedes aegypti ແລະ Aedes albopictus ຍັງສືບຕໍ່ຂະຫຍາຍຕົວ, ໂດຍມີຍຸງ Aedes ເພີ່ມຂຶ້ນເລື້ອຍໆໃນບາງສ່ວນຂອງເອີຣົບ. ດັ່ງນັ້ນ, ໄຂ້ເລືອດອອກຈຶ່ງໄດ້ພັດທະນາຈາກການລະບາດໃນພາກພື້ນແບບດັ້ງເດີມໄປສູ່ໄພຂົ່ມຂູ່ຕໍ່ສຸຂະພາບສາທາລະນະທົ່ວໂລກ.
2.3 ກົນໄກການໄຫຼວຽນຮ່ວມ ແລະ ການຕິດເຊື້ອຊ້ຳອີກຂອງຫຼາຍເຊໂຣໄທບ
ໄວຣັດໄຂ້ເລືອດອອກປະກອບດ້ວຍສີ່ຊະນິດທີ່ແຕກຕ່າງກັນທາງດ້ານແອນຕິເຈນ (DENV-1 ຫາ DENV-4). ການຕິດເຊື້ອດ້ວຍຊະນິດໜຶ່ງຈະໃຫ້ພູມຕ້ານທານປ້ອງກັນໄລຍະຍາວຕໍ່ກັບຊະນິດສະເພາະນັ້ນ ແຕ່ຈະປ້ອງກັນຂ້າມໄດ້ພຽງຊົ່ວຄາວ ແລະ ບາງສ່ວນຕໍ່ກັບຊະນິດອື່ນໆສາມຊະນິດເທົ່ານັ້ນ. ປະຊາກອນທົ່ວໄປມີຄວາມອ່ອນໄຫວຕໍ່ DENV ໂດຍທົ່ວໄປ, ໂດຍມີພຽງກຸ່ມຍ່ອຍຂອງຜູ້ຕິດເຊື້ອເທົ່ານັ້ນທີ່ພັດທະນາພະຍາດທາງຄລີນິກ [2].
ໃນພື້ນທີ່ທີ່ມີການລະບາດຂອງພະຍາດໄຂ້ເລືອດອອກ, ເຊໂຣໄທບຫຼາຍຊະນິດມັກຈະແຜ່ລາມໄປພ້ອມໆກັນ, ເຊິ່ງສົ່ງຜົນໃຫ້ບຸກຄົນມີທ່າແຮງທີ່ຈະຕິດເຊື້ອໄຂ້ເລືອດອອກຫຼາຍຄັ້ງຕະຫຼອດຊີວິດຂອງເຂົາເຈົ້າ. ການສຶກສາດ້ານລະບາດວິທະຍາຂອງ WHO ໄດ້ລະບຸວ່າການແຜ່ລາມຮ່ວມກັນຂອງຫຼາຍເຊໂຣໄທບເປັນຕົວຂັບເຄື່ອນຫຼັກຂອງການລະບາດຂອງໄຂ້ເລືອດອອກເປັນໄລຍະ [1].
2.4 ການຕິດເຊື້ອຂັ້ນສອງ ແລະ ການເສີມສ້າງພູມຕ້ານທານ
ປະກົດການທີ່ສຳຄັນ ແລະ ເປັນເອກະລັກໃນການລະບາດຂອງພະຍາດໄຂ້ເລືອດອອກແມ່ນການເສີມສ້າງທີ່ຂຶ້ນກັບພູມຕ້ານທານ (ADE)ໃນລະຫວ່າງການຕິດເຊື້ອຮອບທີສອງດ້ວຍ serotype DENV ທີ່ແຕກຕ່າງກັນ, ພູມຕ້ານທານທີ່ບໍ່ເປັນກາງທີ່ຜະລິດໃນລະຫວ່າງການຕິດເຊື້ອຮອບທຳອິດຊ່ວຍໃຫ້ໄວຣັດເຂົ້າໄປໃນ monocytes ແລະ macrophages, ດັ່ງນັ້ນຈຶ່ງເສີມຂະຫຍາຍການແຜ່ພັນຂອງໄວຣັດ. ກົນໄກນີ້ໄດ້ຮັບການຍອມຮັບຢ່າງກວ້າງຂວາງໂດຍ WHO ວ່າເປັນປັດໄຈເຊື້ອພະຍາດທີ່ສຳຄັນໃນໄຂ້ເລືອດອອກຮຸນແຮງ, ລວມທັງໄຂ້ເລືອດອອກ ແລະ ໂຣກໄຂ້ເລືອດອອກຊ໊ອກ [1].
ຂໍ້ມູນດ້ານລະບາດວິທະຍາຂອງ WHO ສະແດງໃຫ້ເຫັນຢ່າງຕໍ່ເນື່ອງວ່າ ບຸກຄົນທີ່ຕິດເຊື້ອໄຂ້ເລືອດອອກຊຸດທີສອງມີຄວາມສ່ຽງສູງທີ່ຈະເປັນພະຍາດຮ້າຍແຮງເມື່ອທຽບກັບຜູ້ທີ່ມີການຕິດເຊື້ອຄັ້ງທຳອິດ - ເຊິ່ງເປັນລັກສະນະທີ່ມີຄວາມໝາຍຫຼາຍຕໍ່ການເຝົ້າລະວັງພະຍາດ ແລະ ການຄຸ້ມຄອງທາງດ້ານຄລີນິກ. ສິ່ງສຳຄັນທີ່ຄວນສັງເກດວ່າ ໃນຂະນະທີ່ຄວາມສ່ຽງຂອງພະຍາດຮ້າຍແຮງເພີ່ມຂຶ້ນໃນລະຫວ່າງການຕິດເຊື້ອຊຸດທີສອງ, ການຕິດເຊື້ອດ້ວຍເຊື້ອ DENV serotype ໃດໆກໍ່ສາມາດພັດທະນາໄປສູ່ໄຂ້ເລືອດອອກຮຸນແຮງໄດ້ [1].
2.5 ອາການທາງຄລີນິກທີ່ບໍ່ສະເພາະເຈາະຈົງ ແລະ ຄວາມສ່ຽງຕໍ່ການວິນິດໄສຜິດພາດ
ອາການທາງຄລີນິກຂອງໄຂ້ເລືອດອອກແມ່ນບໍ່ສະເພາະເຈາະຈົງ, ໂດຍສະເພາະໃນໄລຍະຕົ້ນໆຂອງການເຈັບເປັນ, ມັກຈະຊ້ອນກັນກັບການຕິດເຊື້ອໄວຣັດອື່ນໆທີ່ມີຍຸງເປັນພາຫະ (ເຊັ່ນ: ໄຂ້ຊິກຸນກຸນຍາ ແລະ ໄວຣັດຊີກາ) ເຊັ່ນດຽວກັນກັບການຕິດເຊື້ອທາງເດີນຫາຍໃຈບາງຊະນິດ. ການຄາດຄະເນຂອງ WHO ຊີ້ໃຫ້ເຫັນວ່າ 40-80% ຂອງການຕິດເຊື້ອ DENV ແມ່ນບໍ່ມີອາການ [3].
ອາການທາງຄລີນິກທົ່ວໄປປະກອບມີ:
- ໄຂ້ສ້ວຍແຫຼມ (ເປັນຕໍ່ເນື່ອງ 2-7 ມື້, ເຊິ່ງອາດຈະເປັນສອງໄລຍະ)
- ເຈັບຫົວຮຸນແຮງ ແລະ ເຈັບຫຼັງຕາ (ເຈັບຫຼັງຕາ)
- ປວດກ້າມຊີ້ນ ແລະ ຂໍ້ຕໍ່ (ເຊິ່ງມັກເອີ້ນວ່າ "ໄຂ້ກະດູກຫັກ")
- ຜື່ນແດງ ຫຼື ຜື່ນແດງຊະນິດ maculopapular
- ອາການເລືອດອອກເລັກນ້ອຍ (ເຊັ່ນ: ອາການໃຄ່ບວມ, ຮູດັງອັກເສບ, ເລືອດອອກເຫງືອກ)
ໄຂ້ເລືອດອອກທີ່ມີອາການໂດຍທົ່ວໄປແລ້ວແບ່ງອອກເປັນສາມໄລຍະທີ່ແຕກຕ່າງກັນຄື: ໄລຍະໄຂ້, ໄລຍະວິກິດ, ແລະ ໄລຍະຟື້ນຕົວ. ປະມານໜ້ອຍກວ່າ 5% ຂອງຄົນເຈັບທີ່ມີອາການຈະກ້າວໄປສູ່ໄຂ້ເລືອດອອກຮຸນແຮງ. ເນື່ອງຈາກຂາດລັກສະນະທາງດ້ານຄລີນິກສະເພາະ, ການວິນິດໄສໂດຍອີງໃສ່ອາການທາງດ້ານຄລີນິກຢ່າງດຽວຈຶ່ງເປັນສິ່ງທ້າທາຍ, ເຊິ່ງເພີ່ມຄວາມສ່ຽງຕໍ່ການວິນິດໄສຜິດພາດ ແລະ ການວິນິດໄສຕໍ່າກວ່າມາດຕະຖານ. WHO ເນັ້ນໜັກຢ່າງຊັດເຈນວ່າການວິນິດໄສທາງດ້ານຄລີນິກຢ່າງດຽວບໍ່ພຽງພໍທີ່ຈະຮັບປະກັນຄວາມຖືກຕ້ອງ, ເຮັດໃຫ້ການຢືນຢັນທາງຫ້ອງທົດລອງເປັນສິ່ງທີ່ຂາດບໍ່ໄດ້ [1].
3 ຈຸດສຳຄັນຈາກ “ການກວດຫາໄວຣັດໄຂ້ເລືອດອອກໃນຫ້ອງທົດລອງ: ຄຳແນະນຳຊົ່ວຄາວຂອງ WHO, ເດືອນເມສາ 2025”
ໃນເດືອນເມສາ 2025, ອົງການອະນາໄມໂລກໄດ້ອອກຄຳແນະນຳຊົ່ວຄາວທີ່ໄດ້ຮັບການອັບເດດກ່ຽວກັບການກວດຫາເຊື້ອພະຍາດໄຂ້ເລືອດອອກໃນຫ້ອງທົດລອງສຳລັບ DENV, ໂດຍໃຫ້ຄຳແນະນຳດ້ານວິຊາການທີ່ມີສິດອຳນາດສຳລັບການວິນິດໄສພະຍາດໄຂ້ເລືອດອອກທົ່ວໂລກ. ຄຳແນະນຳນີ້ສັງເຄາະຫຼັກຖານລ່າສຸດກ່ຽວກັບການກວດຫາເຊື້ອພະຍາດໄຂ້ເລືອດອອກໃນຫ້ອງທົດລອງໃນສະພາບການສຸກເສີນໄຂ້ເລືອດອອກທົ່ວໂລກທີ່ກຳລັງດຳເນີນຢູ່ ແລະ ສະເໜີຄຳແນະນຳທີ່ເປັນປະໂຫຍດທີ່ເໝາະສົມກັບສະພາບແວດລ້ອມທີ່ມີລະດັບຊັບພະຍາກອນທີ່ແຕກຕ່າງກັນ.

3.1 ຫຼັກການພື້ນຖານຂອງຍຸດທະສາດການທົດສອບ
ຄຳແນະນຳເນັ້ນໜັກວ່າການວິນິດໄສພະຍາດໄຂ້ເລືອດອອກຕ້ອງຮັບຮອງເອົາຍຸດທະສາດການທົດສອບລວມຫຼາຍເຄື່ອງໝາຍໂດຍອີງໃສ່ໄລຍະຂອງການເຈັບເປັນ [1]. ເນື່ອງຈາກບໍ່ມີຂັ້ນຕອນວິທີການວິນິດໄສທົ່ວໄປ, ຍຸດທະສາດການທົດສອບຄວນໄດ້ຮັບການປັບຕົວເຂົ້າກັບສະພາບການລະບາດວິທະຍາໃນທ້ອງຖິ່ນ, ໂດຍຄຳນຶງເຖິງປັດໄຈສຳຄັນຕໍ່ໄປນີ້ [1]:
- ໄລຍະຕິດເຊື້ອ: ຈຳນວນມື້ຫຼັງຈາກເລີ່ມມີອາການຈະກຳນົດວິທີການກວດທີ່ເໝາະສົມທີ່ສຸດ
-ປະເພດຕົວຢ່າງ: ຄວາມເໝາະສົມຂອງເລືອດ, ພລາສມາ, ຫຼື ເຊຣຳ ສຳລັບການກວດຫາ DENV
- ລະບາດວິທະຍາພາກພື້ນ: serotypes DENV ທີ່ແຜ່ລາມຢູ່ໃນທ້ອງຖິ່ນ ແລະ ການແຜ່ລາມຮ່ວມກັນຂອງ arboviruses ອື່ນໆ
- ຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອຮ່ວມກັນ: ໃນຂົງເຂດທີ່ມີການໄຫຼວຽນຂອງເຊື້ອ arbovirus ທີ່ຊ້ອນກັນ, ການກວດ multiplex ຄວນພິຈາລະນາເພື່ອແຍກແຍະລະຫວ່າງເຊື້ອພະຍາດທີ່ແຕກຕ່າງກັນ
3.2 ຍຸດທະສາດການທົດສອບໂດຍອີງໃສ່ຂັ້ນຕອນ
ອີງຕາມຄຳແນະນຳຂອງ WHO, ການກວດຫາເຊື້ອໄຂ້ເລືອດອອກໃນຫ້ອງທົດລອງຄວນປະຕິບັດຕາມໄລຍະເວລາທີ່ຊັດເຈນໂດຍອີງໃສ່ໄລຍະຂອງການເຈັບເປັນ [1,2]:
(1) ການທົດສອບໄລຍະສ້ວຍແຫຼມ (≤7 ມື້ຫຼັງຈາກເລີ່ມຕົ້ນ)
- ການທົດສອບກົດນິວເຄຼຍ (ການທົດສອບໂມເລກຸນ): ປະຕິກິລິຍາລະບົບຕ່ອງໂສ້ໂພລີເມີເຣສແບບປີ້ນກັບກັນ (RT-PCR) ແລະ ວິທີການໂມເລກຸນອື່ນໆກວດຫາ RNA ຂອງ DENV ດ້ວຍຄວາມອ່ອນໄຫວສູງ.
-ການກວດຫາແອນຕິເຈນ: ການກວດຫາແອນຕິເຈນ NS1, ເຊິ່ງສາມາດກວດພົບໄດ້ພາຍໃນ 1-3 ມື້ຫຼັງຈາກເລີ່ມຕິດເຊື້ອ.
ໃນຊ່ວງສ້ວຍແຫຼມ, ລະດັບໄວຣັດໃນເລືອດແມ່ນຂ້ອນຂ້າງສູງ, ແລະ ການກວດກົດນິວເຄຼຍອິກ ແລະ ແອນຕິເຈນຈະບັນລຸຄວາມອ່ອນໄຫວທີ່ດີທີ່ສຸດ.
(2) ການທົດສອບໄລຍະພັກຟື້ນ (≥4 ມື້ຫຼັງຈາກເລີ່ມເປັນ)
ການກວດເລືອດເຊີຣົມວິທະຍາ: ໂດຍປົກກະຕິແລ້ວ ພູມຕ້ານທານ IgM ຈະສາມາດກວດພົບໄດ້ປະມານມື້ທີ 4 ຫຼັງຈາກເລີ່ມຕິດເຊື້ອ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ພູມຕ້ານທານ IgM ຈະຢູ່ໄດ້ປະມານ 14-20 ມື້, ແລະໃນບາງກໍລະນີ, ການຢູ່ໄດ້ເຖິງ 90 ມື້.
-ການກວດ IgG ມີປະໂຫຍດຈຳກັດສຳລັບການວິນິດໄສພະຍາດໄຂ້ເລືອດອອກສ້ວຍແຫຼມ ເນື່ອງຈາກພູມຕ້ານທານທີ່ອາດມີປະຕິກິລິຍາຂ້າມຈາກການຕິດເຊື້ອ flavivirus ກ່ອນໜ້ານີ້ ຫຼື ການສັກຢາວັກຊີນ.
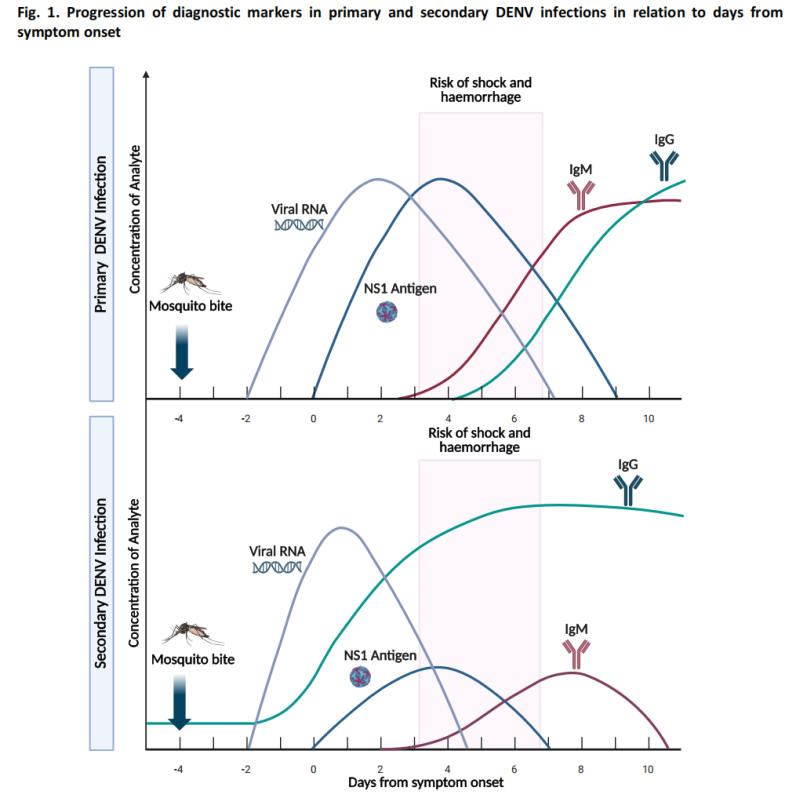
(3) ອັລກໍຣິທຶມການວິນິດໄສກໍລະນີທີ່ສົງໃສ
ຄຳແນະນຳດັ່ງກ່າວປະກອບມີອັລກໍຣິທຶມການວິນິດໄສສຳລັບກໍລະນີໄຂ້ເລືອດອອກທີ່ສົງໃສ, ແນະນຳວິທີການທົດສອບທີ່ເໝາະສົມໂດຍອີງໃສ່ມື້ຫຼັງຈາກເລີ່ມມີອາການ: ການກວດແອນຕິເຈນ NS1 ແລະ ການກວດກົດນິວຄລີອິກແມ່ນວິທີການຫຼັກໃນໄລຍະຕົ້ນ, ໃນຂະນະທີ່ການກວດເຊຣົມວິທະຍາແມ່ນວິທີການຫຼັກໃນໄລຍະຕໍ່ມາ.
3.3 ການປະເມີນຜົນ ແລະ ການຄັດເລືອກປະສິດທິພາບວິທີການທົດສອບ
ອີງຕາມ WHO, ການປະເມີນຜົນຢ່າງເປັນລະບົບກ່ຽວກັບປະສິດທິພາບ ແລະ ສະຖານະການທີ່ນຳໃຊ້ໄດ້ຂອງການກວດຫາພະຍາດໄຂ້ເລືອດອອກຕ່າງໆມີດັ່ງຕໍ່ໄປນີ້:
| ວິທີການທົດສອບ | ເປົ້າໝາຍ | ໄລຍະເວລາ | ສະຖານະການສະໝັກຫຼັກ | ການພິຈາລະນາ |
| ການທົດສອບກົດນິວເຄຼຍອິກ | RNA ຂອງໄວຣັດ | 1-7 ມື້ຫຼັງຈາກເລີ່ມມີອາການ | ການຢັ້ງຢືນແຕ່ຫົວທີ, ການລະບຸ serotype | ວິທີການມາດຕະຖານຄຳ; ຕ້ອງການອຸປະກອນຫ້ອງທົດລອງພິເສດ ແລະ ຄວາມຊ່ຽວຊານດ້ານວິຊາການ |
| ການກວດຫາແອນຕິເຈນ NS1 | ໂປຣຕີນທີ່ບໍ່ມີໂຄງສ້າງ | 1-3 ມື້ຫຼັງຈາກເລີ່ມເປັນ | ການກວດຄັດກອງໄວແຕ່ຫົວທີ | ມີໃຫ້ໃນຮູບແບບການທົດສອບການວິນິດໄສໄວ (RDT), ເໝາະສຳລັບການຕັ້ງຄ່າທີ່ມີຊັບພະຍາກອນຈຳກັດ |
| ການກວດພູມຕ້ານທານ IgM | ພູມຕ້ານທານ IgM ສະເພາະ | ≥4 ມື້ຫຼັງຈາກເລີ່ມມີອາການ | ການວິນິດໄສການຕິດເຊື້ອຫຼ້າສຸດ | ຕົວຢ່າງ serum ດຽວຊີ້ບອກເຖິງການຕິດເຊື້ອທີ່ອາດເກີດຂຶ້ນໃນໄລຍະມໍ່ໆມານີ້; ຕ້ອງມີ seroconversion ເພື່ອຢືນຢັນ |
| ການກວດພູມຕ້ານທານ IgG | ພູມຕ້ານທານ IgG ສະເພາະ | ການຕິດເຊື້ອກ່ອນໜ້ານີ້/ໃນໄລຍະຟື້ນຕົວ | ການສືບສວນດ້ານລະບາດວິທະຍາ, ການປະເມີນສະຖານະພາບພູມຕ້ານທານ | ຕົວຢ່າງ serum ດຽວບໍ່ເໝາະສົມສຳລັບການວິນິດໄສໄຂ້ເລືອດອອກສ້ວຍແຫຼມ |
| ການກວດລວມ (NS1+IgM/IgG) | ແອນຕິເຈນ + ແອນຕິບໍດີ | ຫຼັກສູດພະຍາດຢ່າງຄົບຖ້ວນ | ການວິນິດໄສພະຍາດໄຂ້ເລືອດອອກຢ່າງຄົບຖ້ວນ | ປະຈຸບັນຮູບແບບ RDT ທີ່ມີປະສິດທິພາບດີທີ່ສຸດສຳລັບການວິນິດໄສພະຍາດໄຂ້ເລືອດອອກ |
| NGS | RNA ຂອງໄວຣັດ | 1-7 ມື້ຫຼັງຈາກເລີ່ມມີອາການ | ການຕິດຕາມກວດກາຈີໂນມຂອງໄວຣັດ | ຕ້ອງການອຸປະກອນການຈັດລຳດັບພິເສດ ແລະ ຄວາມສາມາດໃນການວິເຄາະຊີວະຂໍ້ມູນຂ່າວສານ |
4 ຄຳແນະນຳກ່ຽວກັບຜະລິດຕະພັນກວດຫາໄຂ້ເລືອດອອກດ້ວຍການທົດສອບມະຫາພາກ ແລະ ຈຸລະພາກຕາມສະຖານະການ
ເພື່ອສະໜັບສະໜູນການປ້ອງກັນ ແລະ ຄວບຄຸມໄຂ້ເລືອດອອກ, Macro & Micro-Test ໃຫ້ບໍລິການການວິນິດໄສແບບປະສົມປະສານ ເຊິ່ງກວມເອົາການກວດຫາຢ່າງວ່ອງໄວ, ການຢືນຢັນໂມເລກຸນ, ແລະ ການເຝົ້າລະວັງທາງຈີໂນມ, ຕອບສະໜອງຄວາມຕ້ອງການໃນໄລຍະການຄຸ້ມຄອງການລະບາດທີ່ແຕກຕ່າງກັນ.
4.1 ສະຖານະການທີ 1: ການກວດຄັດກອງຢ່າງວ່ອງໄວ ແລະ ການເຝົ້າລະວັງແບບເປົ້າໝາຍ
ໃຊ້ໄດ້ກັບຄລີນິກປິ່ນປົວໄຂ້, ສະຖານທີ່ບໍລິການສຸຂະພາບຂັ້ນຕົ້ນ, ການກວດຄັດກອງການລະບາດໃນຊຸມຊົນ, ແລະ ການກັກກັນທີ່ທ່າເຮືອ/ຊາຍແດນ.
-ການກວດໄວດ້ວຍແອນຕິເຈນ NS1 ຂອງໄວຣັດໄຂ້ເລືອດອອກ: ກວດພົບການຕິດເຊື້ອໃນໄລຍະຕົ້ນ (1-3 ມື້ຫຼັງຈາກເລີ່ມຕິດເຊື້ອ) ດ້ວຍຜົນພາຍໃນ 15 ນາທີ ສຳລັບການຄັດແຍກໄວ.
-ການກວດພູມຕ້ານທານ IgM/IgG ຂອງໄວຣັດໄຂ້ເລືອດອອກ: ຈຳແນກການຕິດເຊື້ອຂັ້ນຕົ້ນ/ຂັ້ນສອງ ເພື່ອປະເມີນຄວາມສ່ຽງຂອງພະຍາດຮ້າຍແຮງ.
-ການກວດໄວລວມລະຫວ່າງເຊື້ອໄວຣັດໄຂ້ເລືອດອອກ NS1 Antigen + IgM/IgG: ກວດຫາເຊື້ອແອນຕິເຈນ ແລະ ພູມຕ້ານທານພ້ອມໆກັນ ເພື່ອການວິນິດໄສຢ່າງຄົບຖ້ວນ.
-ການກວດພູມຕ້ານທານ IgM/IgG ຂອງໄວຣັດຊິກຸນກຸນຍາ: ຊ່ວຍໃຫ້ສາມາດວິນິດໄສແຍກແຍະກັບໄຂ້ເລືອດອອກເພື່ອລະບຸເຊື້ອພະຍາດໄດ້ຢ່າງຖືກຕ້ອງ.
4.2 ສະຖານະການທີ 2: ການວິນິດໄສທີ່ຊັດເຈນ ແລະ ການຕອບສະໜອງສຸກເສີນ
-ຊຸດກວດຫາເຊື້ອໄວຣັດເດັນຄິວ I/II/III/IV ຊະນິດກົດນິວຄລີອິກ: ກວດຫາ ແລະ ຈຳແນກເຊື້ອ serotypes 4 ຊະນິດ (ຂີດຈຳກັດການກວດຫາ 500 ສຳເນົາ/ມລ) ສຳລັບການຕິດຕາມການລະບາດ.
-ຊຸດກວດຫາເຊື້ອໄວຣັດໄຂ້ເລືອດອອກແບບແຫ້ງ (Lyophilized Dengue Virus PCR Kit): ສາມາດຂົນສົ່ງໄດ້ໃນອຸນຫະພູມຫ້ອງ, ເໝາະສຳລັບພື້ນທີ່ທີ່ມີຊັບພະຍາກອນຈຳກັດ ແລະ ການລະບາດຢ່າງກະທັນຫັນ.
-ຊຸດກວດຫາເຊື້ອໄວຣັດໄຂ້ເລືອດອອກ/ໄຂ້ຊີກາ/ໄຂ້ຊິກຸນກຸນຍາ Multiplex Real-Time PCR Kit: ສາມາດກວດຫາເຊື້ອໄວຣັດອາໂບໄວຣັສໄດ້ 3 ຊະນິດພ້ອມໆກັນ ເພື່ອການວິນິດໄສແບບຈຳແນກທີ່ມີປະສິດທິພາບໃນການລະບາດທີ່ສັບສົນ.

ສານເຄມີທັງໝົດຂ້າງເທິງນີ້ແມ່ນເຂົ້າກັນໄດ້ກັບລະບົບຕົວຢ່າງເພື່ອຕອບຄຳຖາມແບບອັດຕະໂນມັດຢ່າງເຕັມທີ່ຂອງ AIO 800, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນການປະຕິບັດງານດ້ວຍມື ແລະ ການປົນເປື້ອນຂ້າມ, ແລະ ປັບປຸງປະສິດທິພາບ ແລະ ຄວາມປອດໄພທາງຊີວະພາບ.
4.3 ສະຖານະການທີ 3: ການເຝົ້າລະວັງຈີໂນມ ແລະ ການວິເຄາະສາຍພັນຂອງໄວຣັດ
ໃຊ້ໄດ້ກັບຫ້ອງທົດລອງອ້າງອີງແຫ່ງຊາດ, ສະຖາບັນຄົ້ນຄວ້າສາທາລະນະສຸກ, ສອດຄ່ອງກັບຕຳແໜ່ງຂອງ WHO ກ່ຽວກັບ NGS.
ວິທີແກ້ໄຂການເຝົ້າລະວັງຈີໂນມຂອງ Macro & Micro-Test ສະໜັບສະໜູນການຈັດລຳດັບຈີໂນມທັງໝົດ ສຳລັບການຕິດຕາມໄວຣັດ, ການຊີ້ແຈງລະບົບຕ່ອງໂສ້ການສົ່ງຕໍ່, ການຕິດຕາມກວດກາຕົວແປ, ແລະ ການປັບຍຸດທະສາດວັກຊີນ. ພວກມັນສະໜັບສະໜູນຂະບວນການເຮັດວຽກດ້ວຍຕົນເອງ/ອັດຕະໂນມັດ, ປັບປຸງປະລິມານການຜະລິດ ແລະ ຄວາມສາມາດໃນການຜະລິດຊ້ຳ, ຊ່ວຍໃຫ້ຫ້ອງທົດລອງສາມາດຍົກລະດັບຈາກການທົດສອບປົກກະຕິໄປສູ່ການເຝົ້າລະວັງຂັ້ນສູງ, ສອດຄ່ອງກັບການເນັ້ນໜັກຂອງ WHO ໃນການເສີມສ້າງການຕິດຕາມກວດກາວິວັດທະນາການຂອງໄວຣັດ.

4.4 ມູນຄ່າຂອງວິທີແກ້ໄຂແບບປະສົມປະສານ
Macro & Micro-Test ໃຫ້ບໍລິການແກ້ໄຂບັນຫາການວິນິດໄສທີ່ສົມບູນສຳລັບການກວດຫາເຊື້ອໄວຣັສ arbovirus, ສະໜັບສະໜູນແຕ່ລະຂັ້ນຕອນຂອງການຄຸ້ມຄອງການລະບາດ: ເຄື່ອງມືກວດຄັດກອງໄວສຳລັບສະຖານທີ່ດູແລສຸຂະພາບແຖວໜ້າ, ການຢືນຢັນໂມເລກຸນສຳລັບການວິນິດໄສທີ່ມີຄວາມແມ່ນຍຳ, ແລະ ຄວາມສາມາດໃນການວິເຄາະຈີໂນມທັງໝົດສຳລັບການເຝົ້າລະວັງດ້ານລະບາດວິທະຍາ. ດ້ວຍການວິເຄາະປະສິດທິພາບສູງ, ຂັ້ນຕອນການເຮັດວຽກທີ່ມີຄວາມຍືດຫຍຸ່ນ, ແລະ ແພລດຟອມທີ່ພ້ອມໃຊ້ກັບລະບົບອັດຕະໂນມັດ, ວິທີແກ້ໄຂເຫຼົ່ານີ້ຊ່ວຍໃຫ້ຫ້ອງທົດລອງ ແລະ ລະບົບສາທາລະນະສຸກສາມາດເສີມສ້າງຄວາມພ້ອມ ແລະ ການຕອບສະໜອງຕໍ່ໄພຂົ່ມຂູ່ຈາກເຊື້ອໄວຣັສ arbovirus ທີ່ເກີດຂຶ້ນໃໝ່ທົ່ວໂລກ.
ເອກະສານອ້າງອີງ
[1] ອົງການອະນາໄມໂລກ. ການກວດຫາເຊື້ອໄວຣັດໄຂ້ເລືອດອອກໃນຫ້ອງທົດລອງ: ຄຳແນະນຳຊົ່ວຄາວ, ເດືອນເມສາ 2025. ເຈນີວາ: ອົງການອະນາໄມໂລກ; 2025.
[2] ກຸ່ມທີ່ປຶກສາດ້ານວິຊາການຂອງອົງການ WHO ກ່ຽວກັບໂຄງການ Arbovirus ທົ່ວໂລກ. ການເສີມສ້າງຄວາມພ້ອມ ແລະ ການຕອບສະໜອງທົ່ວໂລກຕໍ່ໄພຂົ່ມຂູ່ຈາກພະຍາດ Arbovirus: ການຮຽກຮ້ອງໃຫ້ມີການປະຕິບັດ. Lancet Infect Dis. 2026;26(1):15-17.
[3] ວາລະສານ Lancet Microbe. ການເອົາຊະນະຄວາມຫຍຸ້ງຍາກຂອງການວິນິດໄສພະຍາດໄຂ້ເລືອດອອກ. Lancet Microbe. 2025;6(7):101190.
ເວລາໂພສ: ມີນາ-20-2026
