ສິ່ງທ້າທາຍທີ່ເພີ່ມຂຶ້ນຂອງການຕ້ານທານຢາຕ້ານເຊື້ອຈຸລິນຊີ
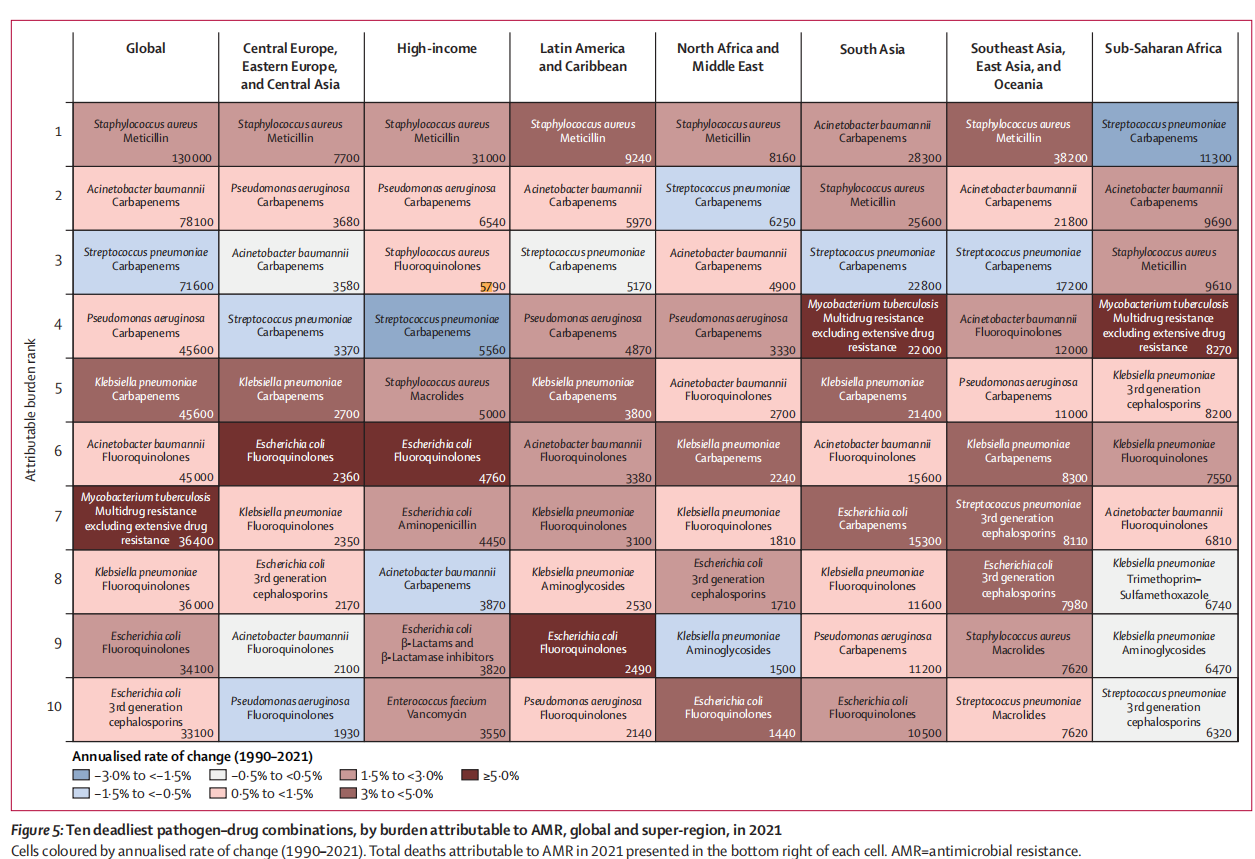
ການເພີ່ມຂຶ້ນຢ່າງໄວວາຂອງການດື້ຢາຕ້ານເຊື້ອ (AMR) ແມ່ນໜຶ່ງໃນສິ່ງທ້າທາຍດ້ານສຸຂະພາບທົ່ວໂລກທີ່ຮ້າຍແຮງທີ່ສຸດໃນຍຸກສະໄໝຂອງພວກເຮົາ. ອົງການອະນາໄມໂລກໄດ້ລະບຸວ່າ MRSA ເປັນເຊື້ອພະຍາດທີ່ສຳຄັນ. ໃນບັນດາເຊື້ອພະຍາດທີ່ດື້ຢາ, Staphylococcus aureus ທີ່ດື້ຢາ methicillin (MRSA) ແມ່ນໜ້າເປັນຫ່ວງເປັນພິເສດ. ອີງຕາມການສຶກສາ Global Burden of Disease ທີ່ຈັດພິມໃນ The Lancet (2024), ການເສຍຊີວິດໂດຍກົງທີ່ເກີດຈາກ MRSA ໄດ້ເພີ່ມຂຶ້ນຈາກ 57,200 ຄົນໃນປີ 1990 ເປັນ 130,000 ຄົນໃນປີ 2021 - ເພີ່ມຂຶ້ນຫຼາຍກວ່າສອງເທົ່າໃນໄລຍະສາມທົດສະວັດ [1]. ການສຶກສາຍັງຄາດຄະເນວ່າໃນປີ 2050, ເກືອບ 40 ລ້ານຄົນອາດຈະເສຍຊີວິດຍ້ອນການຕິດເຊື້ອ superbug ທີ່ດື້ຢາຕ້ານເຊື້ອ. MRSA ນຳໄປສູ່ການນອນໂຮງໝໍເປັນເວລາດົນ, ຄ່າໃຊ້ຈ່າຍໃນການດູແລສຸຂະພາບເພີ່ມຂຶ້ນ, ແລະອັດຕາການຕາຍທີ່ສູງຂຶ້ນ, ໂດຍສະເພາະໃນບັນດາຄົນເຈັບທີ່ດູແລຢ່າງໃກ້ຊິດ, ຄົນເຈັບທີ່ຜ່າຕັດ, ແລະຜູ້ທີ່ຢູ່ໃນການດູແລໄລຍະຍາວ.
ຄວາມເຂົ້າໃຈສະຕາຟີໂລຄັອກຄັສ ອໍຣຽສແລະ MRSA
Staphylococcus aureus (SA) ເປັນສາເຫດຫຼັກຂອງການຕິດເຊື້ອທີ່ກ່ຽວຂ້ອງກັບການດູແລສຸຂະພາບ. ມັນເປັນ coccus Gram positive ທີ່ຜະລິດສານພິດຕ່າງໆ ແລະ ເອນໄຊມ໌ທີ່ຮຸກຮານ, ແລະ ເປັນທີ່ຮູ້ຈັກກັນດີໃນດ້ານຂອງມັນການແຜ່ກະຈາຍຢ່າງກວ້າງຂວາງ, ຄວາມສາມາດໃນການກໍ່ໃຫ້ເກີດພະຍາດທີ່ແຂງແຮງ, ແລະ ອັດຕາການຕ້ານທານສູງ. ພັນທຸກໍານິວຄລີເອສທີ່ທົນຄວາມຮ້ອນ (nuc) ແມ່ນເປົ້າໝາຍທີ່ຖືກອະນຸລັກໄວ້ສູງສໍາລັບການກວດຈັບ SA.
MRSA ສາມາດແບ່ງອອກເປັນ 3 ປະເພດໂດຍອີງຕາມຕົ້ນກຳເນີດຄື:
-MRSA ທີ່ກ່ຽວຂ້ອງກັບການດູແລສຸຂະພາບ (HA MRSA)- ສ່ວນໃຫຍ່ແມ່ນເກີດຂຶ້ນໃນໂຮງໝໍ ແລະ ສະຖານທີ່ດູແລໄລຍະຍາວ
-ເຊື້ອ MRSA ທີ່ກ່ຽວຂ້ອງກັບຊຸມຊົນ (CA MRSA)- ເກີດຂຶ້ນຢູ່ນອກສະຖານທີ່ບໍລິການດ້ານສຸຂະພາບ
-ເຊື້ອ MRSA ທີ່ກ່ຽວຂ້ອງກັບສັດລ້ຽງ (LA MRSA)
ເສັ້ນທາງການຕິດເຊື້ອ ແລະ ຜົນກະທົບທາງດ້ານຄລີນິກຂອງ MRSA
MRSA ສາມາດເຂົ້າສູ່ຮ່າງກາຍຜ່ານທາງບາດແຜຕາມຜິວໜັງ, ຮູຂຸມຂົນ, ຫຼື ກະແສເລືອດ, ເຮັດໃຫ້ເກີດການຕິດເຊື້ອແບບໜອງໃນ. ຄົນເຈັບທີ່ເປັນພະຍາດຜິວໜັງ ຫຼື ບາດແຜໄໝ້ມັກຈະມີຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອ MRSA ຫຼາຍຂຶ້ນ. ປອດອັກເສບແມ່ນໜຶ່ງໃນອາການທາງຄລີນິກທີ່ພົບເລື້ອຍທີ່ສຸດຂອງການຕິດເຊື້ອ MRSA, ແລະ ການປິ່ນປົວທີ່ບໍ່ເໝາະສົມແມ່ນສາເຫດທີ່ສຳຄັນທີ່ເຮັດໃຫ້ອັດຕາການຕາຍສູງ. ດັ່ງນັ້ນ, ການວິນິດໄສ ແລະ ການປິ່ນປົວປອດອັກເສບ MRSA ຈຶ່ງປະເຊີນກັບສິ່ງທ້າທາຍທີ່ສຳຄັນ ແລະ ຕ້ອງການຄວາມສົນໃຈຢ່າງໃກ້ຊິດ.
ກຸນແຈສຳຄັນໃນການປ້ອງກັນ ແລະ ຄວບຄຸມການຕິດເຊື້ອ: ການກວດຄັດກອງແຕ່ຫົວທີ
ຄົນເຈັບທີ່ນອນໂຮງໝໍ - ລວມທັງຜູ້ທີ່ຢູ່ໃນຫ້ອງດູແລພິເສດ, ຫວອດຜ່າຕັດ, ແລະ ສະຖານທີ່ດູແລໄລຍະຍາວ - ມີຄວາມສ່ຽງສູງຕໍ່ການຕິດເຊື້ອ MRSA. ການກວດພົບການແຜ່ລະບາດຂອງ MRSA ແຕ່ຫົວທີແມ່ນມີຄວາມສຳຄັນຫຼາຍຕໍ່ການປ້ອງກັນການແຜ່ລະບາດໃນໂຮງໝໍ, ການຈັດຕັ້ງປະຕິບັດມາດຕະການປ້ອງກັນການຕິດຕໍ່, ແລະ ການຫຼຸດຜ່ອນການຕິດເຊື້ອຂ້າມ.
ວິທີການເພາະເຊື້ອແບບດັ້ງເດີມມັກຈະໃຊ້ເວລາ 48–72 ຊົ່ວໂມງເພື່ອໃຫ້ໄດ້ຜົນ. ໃນລະຫວ່າງເວລານັ້ນ, ຜູ້ຕິດເຊື້ອ MRSA ສາມາດກາຍເປັນແຫຼ່ງທີ່ມີທ່າແຮງຂອງການແຜ່ເຊື້ອ. ການກວດຫາໂມເລກຸນຢ່າງວ່ອງໄວຊ່ວຍຫຼຸດເວລາການກວດລົງຢ່າງຫຼວງຫຼາຍ, ເຮັດໃຫ້ສາມາດກວດພົບໄດ້ໄວ, ແຍກຕົວໄວ, ແລະ ແຊກແຊງໄດ້ໄວ.
ພະຍາດປອດອັກເສບຊະນິດ SA ແລະ MRSAການກວດຫາຈາກການທົດສອບມະຫາພາກ ແລະ ຈຸລະພາກ
ມີຈຸດປະສົງເພື່ອການກວດຫາຄຸນນະພາບໃນຫຼອດທົດລອງຂອງກົດນິວເຄຼຍອິກຈາກ Staphylococcus aureus ແລະ Staphylococcus aureus ທີ່ຕ້ານທານ methicillin ໃນຕົວຢ່າງເສມຫະຂອງມະນຸດ, ຕົວຢ່າງຜ້າເຊັດດັງ, ແລະຕົວຢ່າງການຕິດເຊື້ອຜິວໜັງ ແລະ ເນື້ອເຍື່ອອ່ອນ. ການນຳໃຊ້ສະເພາະລວມມີ:
-ການປ້ອງກັນ ແລະ ຄວບຄຸມການຕິດເຊື້ອໃນສະຖານທີ່ສາທາລະນະສຸກ- ສຳລັບຄົນເຈັບທີ່ນອນໂຮງໝໍ, ລວມທັງຄົນເຈັບທີ່ດູແລຢ່າງເຂັ້ມງວດ, ຄົນເຈັບທີ່ຜ່າຕັດ, ແລະ ຄົນເຈັບທີ່ດູແລໄລຍະຍາວ
-ການວິນິດໄສຊ່ວຍຂອງການຕິດເຊື້ອທາງເດີນຫາຍໃຈ– ສຳລັບຄົນເຈັບທີ່ສົງໃສວ່າຕິດເຊື້ອທາງເດີນຫາຍໃຈ SA ຫຼື MRSA
-ການວິນິດໄສຊ່ວຍຂອງການຕິດເຊື້ອຜິວໜັງ ແລະ ເນື້ອເຍື່ອອ່ອນ- ຮ່ວມກັບການກວດທາງຫ້ອງທົດລອງອື່ນໆ ເຊັ່ນ: ການເພາະເຊື້ອຈຸລິນຊີ
ວິທີແກ້ໄຂການທົດສອບຂັ້ນສູງ: ລະບົບ POCT ອັດຕະໂນມັດຢ່າງຄົບຖ້ວນ AIO800+ SA & MRSA
ຊຸດກວດຫາ POCT ບວກກັບ SA ແລະ MRSA ແບບອັດຕະໂນມັດເຕັມຮູບແບບ AIO800 ຂອງ Macro & Micro-Test, ເປັນເຄື່ອງມືທີ່ມີປະສິດທິພາບສຳລັບການປ້ອງກັນ ແລະ ຄວບຄຸມການຕິດເຊື້ອໃນໂຮງໝໍ.

-ຕົວຢ່າງຫຼາຍປະເພດ- ຕົວຢ່າງນໍ້າລາຍ, ຜ້າເຊັດດັງ, ຜິວໜັງ ແລະ ເນື້ອເຍື່ອອ່ອນທີ່ຕິດເຊື້ອ
-ຂະບວນການເຮັດວຽກແບບອັດຕະໂນມັດຢ່າງເຕັມທີ່– ການໂຫຼດໂດຍກົງຈາກທໍ່ຕົວຢ່າງຕົ້ນສະບັບ (1.5 ມລ–12 ມລ); ເວລາໃນການລົງມືປະຕິບັດໜ້ອຍທີ່ສຸດ, ຫຼຸດຜ່ອນຄວາມຜິດພາດຂອງມະນຸດ
-ຄວາມລະອຽດອ່ອນສູງ- ຂີດຈຳກັດການກວດຫາຕໍ່າສຸດ 1000 CFU/mL ສຳລັບທັງ SA ແລະ MRSA
-ຜົນໄດ້ຮັບໄວ- ໄວກ່ວາການປູກຝັງແບບດັ້ງເດີມຢ່າງຫຼວງຫຼາຍ, ຊ່ວຍໃຫ້ສາມາດຄວບຄຸມການຕິດເຊື້ອໄດ້ແຕ່ຫົວທີ
-ຮູບແບບສານປະຕິກິລິຍາຄູ່- ຕົວເລືອກທີ່ເປັນຂອງແຫຼວ ແລະ ແຫ້ງ ເພື່ອເອົາຊະນະສິ່ງທ້າທາຍໃນການເກັບຮັກສາ ແລະ ການຂົນສົ່ງ
-ການຄວບຄຸມການປົນເປື້ອນທີ່ສ້າງຂຶ້ນໃນຕົວ- ລະບົບປ້ອງກັນ 11 ຊັ້ນ (UV, ການກັ່ນຕອງ HEPA, ການປະທັບຕາ paraffin, ແລະອື່ນໆ)
-ຄວາມເຂົ້າກັນໄດ້ທົ່ວໄປ– ເຮັດວຽກກັບ AIO800 ແລະລະບົບ PCR ທົ່ວໄປ
ເປົ້າໝາຍ ແລະ ການຕີຄວາມໝາຍຜົນໄດ້ຮັບ
ຊຸດນີ້ກວດພົບເປົ້າໝາຍສອງຢ່າງຄື:
-ນິວເຄຼຍຍີນພັນທຸກໍາສະເພາະ ແລະ ອະນຸລັກສູງຂອງ Staphylococcus aureus
-mecAຍີນ: ພັນທຸກໍາທີ່ສໍາຄັນທີ່ເປັນສື່ກາງໃນການຕ້ານທານຢາເມທິຊີລິນ
ການຕີຄວາມຜົນໄດ້ຮັບ
-SA ລົບ - ບໍ່ພົບເຊື້ອ Staphylococcus aureus
-SA ເປັນບວກ, MRSA ເປັນລົບ– ກວດພົບເຊື້ອ S. aureus, ກວດພົບເຊື້ອ mecA ບໍ່ພົບ
-SA ເປັນບວກ, MRSA ເປັນບວກ– ກວດພົບເຊື້ອ S. aureus (MRSA) ທີ່ດື້ຢາ Methicillin
ຜົນສະທ້ອນຕໍ່ການດູແລຄົນເຈັບ ແລະ ສຸຂະພາບສາທາລະນະ
ການຮັບຮອງເອົາການທົດສອບໂມເລກຸນຢ່າງໄວວາມີຜົນປະໂຫຍດທີ່ສຳຄັນ:
-ການຄວບຄຸມການຕິດເຊື້ອທີ່ດີຂຶ້ນ- ການລະບຸຕົວຜູ້ຕິດເຊື້ອ MRSA ໄດ້ຢ່າງວ່ອງໄວຊ່ວຍໃຫ້ສາມາດແຍກຕົວໄດ້ທັນເວລາ ແລະ ຫຼຸດຜ່ອນການແຜ່ລະບາດຂອງພະຍາດໃນໂຮງໝໍ
-ຜົນໄດ້ຮັບການປິ່ນປົວທີ່ດີຂຶ້ນ- ຂໍ້ມູນກ່ຽວກັບເຊື້ອພະຍາດໃນໄລຍະຕົ້ນໆສະໜັບສະໜູນການຕັດສິນໃຈທາງດ້ານຄລີນິກ
-ການເຝົ້າລະວັງດ້ານລະບາດວິທະຍາ- ການກວດຫາ MRSA ຢ່າງໄວ, ພ້ອມກັບຂໍ້ມູນທາງດ້ານຄລີນິກຂອງຄົນເຈັບ, ໃຫ້ຄວາມເຂົ້າໃຈເບື້ອງຕົ້ນກ່ຽວກັບຕົ້ນກຳເນີດ HA MRSA ຫຼື CA MRSA ທີ່ເປັນໄປໄດ້, ສະໜັບສະໜູນການຕິດຕາມກວດກາການຕິດເຊື້ອໃນໂຮງໝໍ
-ການສະໜັບສະໜູນການຄຸ້ມຄອງຢາຕ້ານເຊື້ອ- ການຢືນຢັນ ຫຼື ການຍົກເວັ້ນ MRSA ແຕ່ຫົວທີຊ່ວຍຫຼຸດຜ່ອນການໃຊ້ຢາຕ້ານເຊື້ອທີ່ມີປະສິດຕິພາບກວ້າງຂວາງທີ່ບໍ່ຈຳເປັນ (ໂດຍສະເໝີໄປພ້ອມກັບການຕັດສິນທາງດ້ານຄລີນິກ)
ການແກ້ໄຂບັນຫາ MRSA ຮຽກຮ້ອງໃຫ້ມີວິທີການປະສານງານທີ່ລວມເອົາເຕັກໂນໂລຊີການກວດຄັດກອງທີ່ກ້າວໜ້າເຂົ້າກັບການປະຕິບັດການຄວບຄຸມການຕິດເຊື້ອຂັ້ນພື້ນຖານ.ເຄື່ອງມືກວດຄັດກອງຢ່າງວ່ອງໄວ, ມາດຕະການແຍກຕົວທີ່ມີປະສິດທິພາບ, ການໃຊ້ຢາຕ້ານເຊື້ອທີ່ເໝາະສົມ, ແລະ ການເຝົ້າລະວັງຢ່າງຕໍ່ເນື່ອງເປັນເສັ້ນທາງທີ່ພິສູດແລ້ວໃນການຄວບຄຸມ MRSA ໃນສະຖານທີ່ດູແລສຸຂະພາບ.
ພ້ອມທີ່ຈະຫັນປ່ຽນການກວດ SA & MRSA ດ້ວຍຕົວຢ່າງທີ່ແທ້ຈິງເພື່ອປະສິດທິພາບໃນການຕອບຄຳຖາມແລ້ວບໍ?
Contact us at: marketing@mmtest.com
ເອກະສານອ້າງອີງ:
[1] ພາລະໂລກຂອງພະຍາດປີ 2021 ຜູ້ຮ່ວມມືດ້ານການຕ້ານທານຢາຕ້ານເຊື້ອ. (2024). ພາລະໂລກຂອງການຕ້ານທານຢາຕ້ານເຊື້ອຂອງເຊື້ອແບັກທີເຣຍປີ 1990–2021: ການວິເຄາະຢ່າງເປັນລະບົບພ້ອມດ້ວຍການຄາດຄະເນເຖິງປີ 2050. ໜັງສືພິມ The Lancet.
ເວລາໂພສ: ເມສາ-10-2026
